Меланома - це рак шкіри, який досі важко піддається ефективному лікуванню. Найважливішу роль у боротьбі з нею відіграє профілактика та рання діагностика захворювання, що значно збільшує шанси на лікування. Які симптоми меланоми? Як це лікується?
Зміст
- Меланома: фактори ризику
- Меланома: симптоми
- Меланома: типи
- Меланома: діагностика
- Меланома: стадії
- Меланома: лікування
- Дифузна (генералізована) шкірна меланома: лікування
- Меланома: ад'ювантна терапія
- Меланома: прогноз
Меланома (злоякісна меланома, лат. злоякісна меланома) - рак шкіри, слизової або увеальної оболонки ока, що походить від меланоцитів. Всупереч поширеній думці, більшість меланом, навіть у пацієнтів з множинними родимками, виникають de novo, тобто не на основі вже існуючого пігментованого невуса, а на здоровій шкірі.
Фахівці попереджають, що захворюваність на меланому систематично зростає у всьому світі - щорічно зростає захворюваність на цей рак на 3-7 відсотків (у Польщі 2,6 відсотка для чоловіків та 4,4 відсотка для жінок). Звичайно, це частково пов’язано з більшою виявленістю та поінформованістю громадськості, але, швидше за все, пов’язане також із підвищеним впливом природного та штучного ультрафіолетового випромінювання.
Меланома - це рак із високим ступенем злоякісності - він може метастазувати в сусідні лімфатичні вузли та віддалені метастази (включаючи інші ділянки шкіри, легенів, печінки).
Спостерігається систематичне збільшення захворюваності та смертності від меланоми в Польщі. За останні 10 років кількість нових випадків меланоми зросла на 74%. Щороку в нашій країні меланома падає на 3,5 тисячі. людей, при цьому близько 40 відсотків усіх випадків цього раку виявляють лікарі загальної практики.
Можливо, меланома посідає 4 місце в Польщі за рівнем захворюваності на рак, середній показник по Європі - 6 місце. На жаль, майже половина пацієнтів помирає, оскільки вони занадто пізно звертаються за допомогою до фахівців.
Область, де виникає меланома, пов’язана з віком. У молодих людей це зазвичай відбувається на грудях (у чоловіків) або на гомілках (у жінок). У літніх людей це найчастіше на обличчі. Меланома в стовбурі досягає свого піку на п’ятому та шостому десятиліттях життя, а в голові та шиї у восьмому десятилітті.
Здоровим людям до 40 років, у яких немає тривожних родимок, слід кожні три роки проводити тестування шкіри. З кожним роком старше. Якщо у когось багато родимок, їх слід перевіряти кожні три місяці.
Меланома - це рак, який досі важко піддається ефективному лікуванню. Тому найважливішу роль у боротьбі з нею відіграє профілактика та рання діагностика шкірних захворювань. Якщо хворобу діагностувати завчасно, шанси на лікування дуже великі. На жаль, бувають випадки, коли хвороба повертається, часто вказуючи на те, що лікування було очевидним.
Ризик і час появи метастазів меланоми залежать від товщини первинної пухлини. Якщо пухлина має товщину <1,5 мм, у половини пацієнтів метастази розвиваються протягом 26 місяців. Якщо товщина> 4 мм, у половини пацієнтів метастази розвиваються протягом 10 місяців. Меланоми, що походять із сочевичних плям і поширюються поверхнево, мають найкращі прогнози, найгірші - вузликові, безбарвні та ті, що розвиваються під час вагітності та післяпологового періоду.
Прогноз пацієнтів погіршується при запущених формах меланоми - 5-річна виживаність у Європі коливається, залежно від джерела, від 41% до 71% на регіональній стадії та від 9% до 28% на генералізованій стадії.
Меланома: фактори ризику
Більшість меланом, навіть у пацієнтів з кількома родимками, виникають de novo, тобто не на основі вже існуючого пігментованого невуса, а на здоровій шкірі.
Лише 25-40 відсотків меланом розвиваються в поєднанні з меланоцитарним невусом. Однак, за оцінками, люди з більш ніж 50 меланоцитарними невусами мають 5-кратне збільшення ризику розвитку меланоми порівняно з людьми з менш ніж 10 родимками.
Сонцезахисні креми не захищають від меланоми, але - як це не парадоксально - вони збільшують ризик її появи завдяки тому, що збільшують час впливу радіації.
До факторів, що сприяють виникненню меланоми, належать:
- надмірне вплив UVA та UVB випромінювання, як сонячного, так і штучного (солярії)
- високий кумулятивний вплив сонця, сонячні опіки в дитячому та юнацькому віці
- вік та стать - жінки схильні до більшого ризику, причому ризик зростає з віком
- світлий фенотип шкіри - світлий колір шкіри, світлий колір волосся та очей, наявність веснянок, легкий сонячний опік
- виникнення меланоми у родичів першого та другого ступеня
- попереднє виникнення меланоми у того самого пацієнта - приблизно у 5-10 відсотків людей з попередньою меланомою розвинеться знову
- наявність іншого немеланомного злоякісного раку шкіри, включаючи базаліому, плоскоклітинний рак
- синдром диспластичних родимок
- велика кількість пігментованих (меланоцитарних) невусів і великих вроджених пігментованих невусів
- пергаментна шкіра (ксеродерма пігментна) - у 100 разів підвищений ризик
- високий соціально-економічний статус
- імуносупресія та трансплантація органів
- ятрогенне вплив ультрафіолетового випромінювання з псораленом - фотохіміотерапія (PUVA)
- можливо іонізуюче випромінювання
Меланома: симптоми
Перш за все, будь-яка зміна вже існуючих родимок - пігментованих темних, синіх, синюватих, чорних, а також безбарвних - повинна викликати занепокоєння. Консультація з лікарем (онкологом, хірургом-онкологом, дерматологом) повинна бути викликана появою, серед іншого:
- потовщення
- почервоніння навколо родимки
- сверблячий
- кровотеча
- збільшення
- зміна кольору
- зміна форми
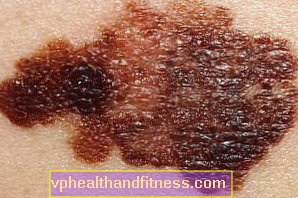
Такі зміни в межах родимки, що викликають онкологічне занепокоєння, фахівці визначають із абревіатурою ABCD, де:
- A (з англ асиметрія) - це асиметрія, зміна форми родимки з круглої на асиметричну
- B (від. кордон) грубі або нерівні
- C (з англ колір) - це колір, тобто зміна кольору, наприклад затемнення, освітлення або різні кольори на одній клеймі
- D (від англ діаметр) - це розмір - будь-яка родимка, діаметр якої перевищує 6 мм, повинна бути ретельно вивчена
Іноді в систему ABCD включається додатковий симптом: E (висота) - посилення поверхні над рівнем навколишнього епідермісу.
Як розпізнати меланому?
У разі меланоми прогноз залежить від клінічного типу, глибини інфільтрації шкіри та найважливішого фактора - товщини ураження (глибини інфільтрації за Бреслоу).
Слід додати, що тонкі меланоми (товщиною <1 мм за Бреслоу) не утворюють відчутного потовщення порівняно зі звичайною шкірою в районі ураження. Нещодавно було висловлено припущення, що збільшення діаметра ураження (розширення або еволюція) є більш важливим, ніж збільшення первинного ураження.
Якщо ви помітили якісь тривожні зміни, зверніться до дерматолога - на жаль, потрібне направлення. Якщо родимка починає свербіти, лущитися, кровоточити або просочуватися з неї, ви можете звернутися прямо до найближчої онкологічної клініки - тоді направлення вам не потрібне.
>>> Пройдіть вікторину, щоб перевірити, чи не загрожує вам меланома
Меланома, хоча і дуже рідко, може супроводжуватися паранеопластичними синдромами:
- шкіра - дерматоміозит, вітіліго, системна склеродермія, паранеопластичний пемфігус, меланоз, acanthosis nigricans
- очна - пов'язана з меланомою ретинопатія ( меланома, пов'язана з ретинопатією)
- гематологічні - лейкемічна реакція, еозинофілія, нейтропенія
- метаболічні - гіперкальціємія, синдром Кушинга, гіпертрофічний остеоартроз
- неврологічна - хронічна демієлінізуюча полінейропатія
Меланома: типи
Існує 40 видів цього раку під назвою «меланома». У 60 відсотків з них відомий генотип пухлини, що дозволяє лікарям вибрати найбільш ефективну форму терапії. Фахівці виділяють такі типи меланоми (класифікація ВООЗ):
- поверхнево поширюється меланома (SSM, поверхнево поширюється меланома) - зустрічається найчастіше, за оцінками, на нього припадає близько 60 відсотків випадків
- меланома, що виникає в сочевичній плямі (світло-коричнева зміна шкіри), яка називається лентигінальна меланома (LMN, злоякісна меланома лентіго) - за оцінками, це становить до 20 відсотків випадків, відносно легких, що розвиваються протягом багатьох років, переважно у людей похилого віку; відправною точкою є плоскі плями кавового та молочного кольору, з неправильними контурами та нерівномірним розподілом барвника, діаметром від декількох до декількох десятків міліметрів, головним чином на обличчі та на відкритих місцях, першим симптомом злоякісності є утворення пальпувальних вузликів
- вузлова меланома (NM, вузлова меланома) - за оцінками, це приблизно 5 відсотків випадків, це знебарвлений, швидко зростаючий вузлик, який виразково розвивається головним чином на голові, спині та шиї, частіше зустрічається у чоловіків, досить швидко метастазує, 5-річний період виживання становить (незважаючи на лікування) близько 30 відсотків
- меланома віддалених частин кінцівок, піднігтьова, піднігтьова меланома (ALM, акральна лентигінозна меланома)
- меланома блакитного невуса меланома, що виникає від блакитного невуса)
- Меланома від родимок (родимок) меланома, що виникає в гігантському вродженому навви)
- кротоподібна меланома не уникати меланоми)
Меланома: діагностика
Найголовніше - це самоконтроль шкіри - коли виникає будь-яка зміна ABCD (E), потрібно звернутися до лікаря. Первинна оцінка проводиться за допомогою дерматоскопа - оптичного приладу, який показує глибші зміни в родимій плямі. При підозрі на меланому лікар видаляє весь невус із запасом здорової шкіри, а видалений фрагмент направляється на гістопатологічне дослідження, яке визначає тип ураженої тканини та ступінь прогресування захворювання.
Ще одне обстеження - це так зване УЗД. регіонарна лімфатична область, яка показує, чи немає метастазів у вузлах. Коли тест не дає однозначної відповіді, сторожовий вузол видаляється - перший лімфатичний вузол на шляху лімфатичних судин від пухлини до лімфатичної системи.
Додаткові тести для оцінки розвитку меланоми включають:
- основні аналізи крові (загальний аналіз крові, аналізи печінки, активність лактатдегідрогенази - ЛДГ)
- Рентген грудної клітки в задньому передньому та боковому оглядах
- УЗД черевної порожнини
- можливо УЗД регіонарних лімфатичних вузлів
Розширена діагностика - обстеження КТ або ПЕТ - проводиться у пацієнтів, у яких діагностована меланома шкіри III стадії (особливо при наявності клінічних метастазів у лімфатичні вузли) або поодинокі метастази у віддалені органи, тоді як у випадку метастазів у пахові лімфатичні вузли рекомендується обстеження КТ тазу .
У пацієнтів з метастазами меланоми в лімфатичні вузли або шкіру з невідомої первинної ділянки проводиться пошук будь-якого наявного (або раніше видаленого без гістопатологічного дослідження) первинного ураження (особливо на шкірі голови, слизових оболонках).
Меланома: стадії
Стадія меланоми наведена в класифікації TNM:
- Т - первинний осередок, тобто ураження шкіри
- N - розповідає про наявність метастазів у лімфатичні вузли
- М - визначає появу метастазів у віддалені органи
Різні етапи шкали TNM, за допомогою яких лікарі вибирають найкраще лікування та визначають прогноз, означають:
- ступінь 0 - карцинома in situ, тобто форма, яка не перевищує епідерміс і не інфільтрує
- I ступінь - на цій стадії відсутні залучені лімфатичні вузли, відсутні метастази, а пухлина, якщо виразкована, не перевищує товщини 1 мм, а якщо виразкової хвороби немає, вона не перевищує 2 мм
- II стадія - меланома виникає лише місцево; цей ступінь поділяється на 3 ступені залежно від товщини первинного ураження:
A - ураження з виразками товщиною до 2 мм, а безвиразкові ураження до 4 мм
B - ураження з виразками товщиною до 4 мм, без виразок може бути більшим
С - товщина вогнища ураження при виразках перевищує 4 мм - III стадія - метастази в регіонарні лімфатичні вузли; важливо визначити їх кількість та тип інфільтрації
- IV стадія - найбільш запущена стадія захворювання, при якій метастази виникають у віддалених органах, таких як легені або печінка.
Крім того, ваги для оцінки глибини інфільтрації меланоми відіграють важливу роль у діагностиці меланоми. Ті:
- Шкала Бреслоу
I стадія - глибина інфільтрації <= 0,75 мм
II етап - глибина просочування 0,76-1,5 мм
III стадія - глибина просочування 1,51-3,99 мм
IV стадія - глибина інфільтрації> = 4 мм
- Шкала Кларка
I ступінь - інфільтрація обмежена епідермісом
II стадія - інфільтрація, що займає верхній сосочковий шар шкіри
III стадія - інфільтрація, що покриває весь сосочковий шар
IV стадія - інфільтрація, що займає сітчастий шар шкіри
V ступінь - інфільтрація включає підшкірну клітковину
Клінічні стадії меланоми представлені в таблиці нижче:
| Ступінь | Характерний |
| 0 | форма, що не перевищує епідермісу і не інфільтрується, карцинома in situ |
| І | відсутність ураження лімфовузлів, відсутність метастазів, пухлина з виразкою не товщі 1 мм або відсутність виразки <2 мм |
| II | відсутність ураження лімфатичних вузлів, відсутність метастазів, є 3 стадії (IIA, IIB, IIC), при якому вирішальною особливістю є товщина вихідного ураження |
| III | метастази в регіонарні лімфатичні вузли |
| IV | метастази у віддалених органах, наприклад, в легенях та печінці |
На момент постановки діагнозу приблизно у 80% пацієнтів меланома шкіри є місцевим ураженням і характеризується дуже низьким ризиком рецидиву (3-15%). Регіональний етап прогресування спостерігається переважно приблизно у 15%, тоді як етап генералізації - приблизно у 5% пацієнтів.
Меланома: лікування
Загальні щорічні непрямі витрати на меланому (негативний вплив хвороби на професійну діяльність) складають приблизно 250 мільйонів злотих (з урахуванням дисконтування, тобто нижчої теперішньої вартості майбутніх витрат, що зазвичай виражається за стандартною ставкою 5% річних) або приблизно 380 мільйонів злотих (без дисконтування). Переважна більшість непрямих витрат є наслідком передчасної смертності в передпенсійному періоді.
Меланома знаходиться на 20 місці за кількістю смертей від раку в Польщі, а середній показник по Європі на 17 місці!
Першим кроком у лікуванні меланоми є хірургічне втручання. Він полягає в радикальному висіченні пухлини з запасом здорової шкіри шириною 1 см при меланомі товщиною до 2 мм.
Коли товщина інфільтрату перевищує 2 мм, видаляється 2-3 см здорової шкіри, при цьому запас більше двох сантиметрів зменшує частоту місцевих рецидивів, але не покращує показники виживання. Хірург також повинен видалити поверхневу фасцію, щоб переконатися, що в ній не залишилося ракових клітин.
Якщо лімфовузли збільшені, вони також будуть видалені. У випадку невеликих пухлин фасція не видаляється, оцінюється лише сторожовий вузол, тобто перший вузол на шляху лімфатичних судин, що ведуть з боку пухлини до регіонарної лімфатичної системи. Наступним етапом операції є закриття рани. Якщо хірургу довелося видалити багато шкіри, потрібен шкірний трансплантат, який зазвичай беруть із стегна.
У запущеній формі - коли меланома перетнула шкірно-епідермальний бар’єр і потрапила в лімфатичні вузли або інші органи (дисемінована меланома) - крім хірургічного втручання, необхідне підтримуюче лікування. Залежно від стану пацієнта застосовуються:
- хіміотерапія
- імунотерапія
- радіотерапія
Останні роки принесли прорив у лікуванні меланом. Причиною цього стало виявлення взаємозв'язку між мутацією гена BRAF та прогресуванням меланоми. Ці знання дозволили розробити молекулярно цілеспрямоване лікування, яке включає блокування аномального білка, кодованого мутантним геном BRAF. Цей ген присутній у більш ніж половини хворих на меланому. Новий препарат (вемурафеніб) діє, закриваючи двері для ракових клітин - вони не можуть харчуватися і програмувати вмирати. Завдяки цьому пухлина не збільшується. Терапія ефективна на 90 відсотків. хворий.
- префузійна хіміотерапія
Ізольована перфузійна хіміотерапія кінцівок застосовується, коли метастази відбулися в шкірі або підшкірній клітковині, але більше ніж на 2 см від краю первинної пухлини. Терапія заснована на введенні високих доз протиракових препаратів у кінцівку, ізольовану від системного кровообігу. Потім кінцівку нагрівають до 41-42 ° С, що дозволяє знищувати ракові клітини.
- променева терапія
Променева терапія застосовується для лікування меланом, коли пацієнт не може (або не буде) переносити операцію, і як місцеве лікування, коли радикальна операція неможлива.
Радіотерапія також застосовується як допоміжне лікування після операції, коли є підозра, що пухлина не була повністю видалена з технічних причин. Це також метод паліативного лікування, коли сталися кісткові метастази.
При меланомі очного яблука променева терапія є допоміжним методом лікування. При меланомах хіміотерапія зазвичай не застосовується як допоміжне лікування після операції. Причиною є низька ефективність традиційно застосовуваної хіміотерапії. Якщо лікар приймає рішення про його введення, вони зазвичай роблять це, щоб полегшити симптоми раку на запущених стадіях захворювання.
- цілеспрямована терапія
Адресна терапія викликає великі надії серед пацієнтів з метастазами та серед самих лікарів. Сучасні препарати діють багато в чому. Вони можуть нейтралізувати мутантний білок BRAF і тим самим зупинити ріст ракових клітин. Вони також можуть зупинити захворювання, спричинене мутаціями гена C-kit, інгібуючи його білки, що сигналізують про ріст клітин.
У сучасній онкології також можна поєднувати нові препарати з тими, що успішно застосовуються при інших видах раку, і отримати двоступеневий ефект вибуху. Такий коктейль стимулює власні імунні клітини організму, які активно борються з раком і одночасно руйнують наявні ракові клітини.
Увага! Імунотерапія, особливо із застосуванням біомодуляторів, таких як інтерферон, навіть у поєднанні з хіміотерапією, не приносить очікуваних результатів. Подібно до вакцин, які не виявились ефективною зброєю у боротьбі з меланомою.
Дифузна (генералізована) шкірна меланома: лікування
Лікування запущеної шкірної меланоми є складним і часто не приносить очікуваних результатів. Деякі пацієнти з дисемінованою меланомою використовують звичайні методи лікування - хіміотерапію окремими препаратами (декарбазин, темозоломід, похідні нітрозосечовини, сполуки платини, таксоїди, алкалоїди барвників та ін.) Та мультимедикаментозні програми (CDBT, BOLD, CVD, PC тощо).
Можлива також імунотерапія раку із застосуванням цитокінів (інтерферон альфа2b, інтерлейкін-2) та моноклональні антитіла анти-CTLA4 (іпілімумаб), а також біохіміотерапія, що складається з поєднання хіміотерапії та імунотерапії.
При лікуванні пацієнтів із генералізованою шкірною меланомою також застосовуються експериментальні методи лікування меланоми (пацієнти отримують лікування в контрольованих клінічних випробуваннях), і тоді це може бути:
- дослідження нових цитотоксичних препаратів (паклітаксел, зв’язаний з наночастинками, тесисулам натрію, сагопілон та ін.)
- використання старих препаратів у новій ролі (наприклад, метрономічна хіміотерапія - спроба отримати антиангіогенний ефект шляхом зміни способу введення)
- терапія молекулярно націленими препаратами (інгібітори білка BRAF, інгібітори MEK, інгібітори HSP, інгібітори KTI, інгібітори PI3K / Akt / TOR, інгібітори протеасом)
- експериментальна імунотерапія (активна: вакцини, інтерлейкін-12, TNF, тремелімумаб та пасивна: з використанням клітин TIL, LAK)
Меланома: ад'ювантна терапія
Клінічні рекомендації включають ряд інноваційних методів лікування - імунотерапія та молекулярно-цілеспрямована терапія. Застосованість конкретних препаратів / терапевтичних схем залежить від стадії меланоми, наявності мутацій та лінії лікування.
В останні роки особливої уваги заслуговує ад’ювантна терапія меланоми - лікування застосовується відразу після резекції, а не лише після того, як захворювання повторилося.
Багатообіцяючі результати клінічних випробувань свідчать про те, що найближчим часом системна ад’ювантна терапія у пацієнтів з меланомою високого ризику стане терапевтичним стандартом.
Про що насправді йдеться? Ад'ювантна терапія - це т.зв. додатковий, який застосовується відразу після хірургічного лікування
з метою зменшення ризику рецидиву захворювання (місцевий рецидив та віддалені метастази), що покращує прогноз пацієнта.
Зниження ризику рецидиву або смерті за допомогою ад’ювантної терапії в клінічних випробуваннях становить від 25% до 51%. Існує кілька альтернативних допоміжних методів лікування, для яких клінічні випробування були розроблені по-різному. Пембролізумаб, дабрафеніб у комбінації з траметинібом та іпілімумабом (зареєстровані лише Управлінням з контролю за продуктами та ліками США за цим показанням) порівнювали з плацебо, тоді як рівеньлумаб - з активним компаратором (іпілімумаб).
Меланома: прогноз
Рання ідентифікація первинного ураження (біопсія, що висікає первинне ураження) та метастазів у регіонарні лімфатичні вузли (біопсія сторожового вузла) пропонує унікальну можливість вилікувати меланому шкіри. На момент постановки діагнозу меланома шкіри локалізується приблизно у 80 відсотків пацієнтів, регіональне захворювання - у 15 відсотків, а генералізація - у 5 відсотків пацієнтів.
На жаль, прогрес у ад’ювантному та паліативному лікуванні у пацієнтів з метастатичною меланомою все ще є незадовільним. Рівень виживання 5 років становить 60-90 відсотків при ранній меланомі, 20-70 відсотків у регіональній стадії та 5-10 відсотків у генералізованій стадії.
Найкращий прогноз виявляється у пацієнтів з метастазами в шкіру, підшкірну клітковину та віддалені лімфатичні вузли.
Наступні фактори негативно впливають на прогноз: товщина інфільтрату - ризик рецидиву та несприятливий прогноз зростає з кожним міліметром глибини інфільтрації первинної меланоми та появи виразок на місці первинної меланоми. Підвищена концентрація ЛДГ (лактатдегідрогенази) у пацієнтів з діагностованою дисемінацією є дуже несприятливим прогностичним фактором, незалежно від кількості та локалізації метастатичних уражень.
Майже 1/3 пацієнтів з меланомою помирають у Польщі
- В Австралії майже 8-10 разів більше людей страждає на меланому, ніж у Польщі, але стільки ж гине. Там це виявляється набагато раніше. Австралійці знають, що вам слід спостерігати за шкірою і доповідати лікареві набагато раніше, - каже інформаційне агентство Newseria Пьотр Рутковскі, хірург-онколог, завідувач клініки м'яких тканин, кісток та меланоми Інституту онкології. Марія Склодовський-Кюрі у Варшаві, голова наукової ради Академії Черняка при Польському товаристві онкологічної хірургії. - 80 відсотків пацієнти виліковуються, але це все-таки гірше, ніж у Німеччині чи США, оскільки ми починаємо з гіршої точки - із середньою товщиною меланоми 1,8 мм, а в США чи Німеччині середня товщина становить 0,8 мм. Це погіршує наші результати.
Джерело: lifestyle.newseria.pl
Варто знатиЯк я можу уникнути меланоми? Порадив проф. Лідія Рудницька, керівник дерматологічної клініки Міністерства внутрішніх справ та адміністрації у Варшаві.
- Чи захищає одяг від променів?
Так, але лише до певного моменту. Просто погляньте на них проти світла. Напівпрозора тканина пропускає промені. Вважається, що одяг захищає як фільтр 15. Тому недостатньо просто прикрити, хоча це дуже необхідно.
- Які родимки повинні змусити нас відвідати дерматолога?
Родимки, які швидко ростуть. Вони мають діаметр понад 6 мм, неправильної, асиметричної форми, з нерівними краями. Вони змінюють колір: від сіро-коричневого до чорного. Найчастіше меланома буває темно-коричневою або чорною, але меланома шкірного кольору трапляється, і це найнебезпечніше, оскільки її помічають і розпізнають найпізніше.
- Меланома виникає лише на місці родимок?
Найбільш часто. Але він може розвиватися і на гладкій шкірі. Він також може виникати всередині організму, де є меланоцити, тобто клітини, що виробляють шкірний пігмент, меланін. Вони також виявляються на слизових оболонках статевих органів та ротової порожнини. Меланоцити, які можуть вас розлютити, також знаходяться на очному яблуці, тому не забувайте носити сонцезахисний крем.
- Чи завжди ми видаляємо тривожну родимку?
Профілактично видаляємо родимки, які піддаються постійному подразненню: на шкірі голови, стопах та в області статевих органів. Якщо ми підозрюємо меланому, ми швидко її видаляємо.
- Чи складна процедура видалення родимки?
Це займає близько 30 хвилин, це робиться під місцевою анестезією, і відразу після цього ви можете повернутися до своїх щоденних обов'язків. Одночасно видаляється до трьох родимок.
- Після різання родимки завжди залишається шрам?
Рану на обличчі, декольте, тильній стороні кисті закривають клеєм або так званою смужкою. Після процедури від сліду майже не залишається. Шрам залишається там, де накладені шви (на товщі шкіри, яка стає щільною).
- Ми також ризикуємо меланомою, користуючись солярієм?
Так, навіть більше, ніж засмагати на сонці без сонцезахисного крему. Всесвітня організація охорони здоров’я зробила рекомендації для тих, хто користується солярієм. Перш за все, цей спосіб засмаги призначений лише для здорових людей. По-друге, ВООЗ пропонує уникати цього людям із дуже світлою шкірою обличчя, численними пігментними плямами на шкірі та безліччю веснянок. Також важливо правильно підготувати шкіру: інтенсивно зволожувати її. Нарешті експерти пропонують, щоб ми не проводили в солярії більше 23-30 хвилин на рік!
- Шкірні проби - як часто?
Здоровим людям у віці до 40 років, у яких немає родимок, кожні три роки слід проводити тестування шкіри. З кожним роком старше. Однак якщо у когось багато родимок, їх слід перевіряти кожні три місяці. Ви повинні стежити за собою, чи ростуть вони, змінюють форму і колір. Якщо ми помічаємо щось подібне, ми завжди показуємо лікареві міняються родимки. Бажано дерматолог.
Джерела:
- Меланоми шкіри - за редакцією: Piotr Rutkowski, Piotr J. Wysocki, Авторський колектив: Piotr Rutkowski, Piotr J. Wysocki, Anna Nasierowska-Guttmejer, Urszula Grzesiakowska, Krzysztof Herman, Zbigniew I. Nowewkiws, Wojcizhawka Wówzovzka, Wojcizhawzawka, Wojcizhawka, Wojcizhawka, Wojcizhawka, Wojcizhawka , Рената Зауча, Лідія Рудницька, Мацей Кжаковський
- Національний реєстр раку




zapalne-w-wyrostkach-sutkowatych-k-skroniowej-porada-eksperta.jpg)







 Дивіться більше фотографій Меланома 4 Меланома - це рак шкіри, який досі важко піддається ефективному лікуванню. Профілактика відіграє найважливішу роль у боротьбі з нею
Дивіться більше фотографій Меланома 4 Меланома - це рак шкіри, який досі важко піддається ефективному лікуванню. Профілактика відіграє найважливішу роль у боротьбі з нею